Общие сведения
Сердечная мышца постоянно сокращается, обеспечивая циркуляцию крови и питание организма. Эффективная работа сердца зависит от высокой активности обменных процессов в тканях. Поэтому стабильное кровоснабжение миокарда необходимо для нормального функционирования этого органа.
Кровь поступает к сердечной мышце через коронарные артерии, которые, как и другие сосуды, подвержены возрастным изменениям. Образование атеросклеротических бляшек и нарушение тонуса стенок сосудов могут привести к сужению или полному закрытию просвета сосуда. Если это происходит в коронарных артериях, возникают первые признаки инфаркта.
Врачи единодушно подчеркивают, что инфаркт миокарда остается одной из главных причин смертности во всем мире. Основные факторы риска, такие как курение, гипертония, диабет и ожирение, требуют особого внимания. Специалисты рекомендуют регулярные медицинские осмотры и контроль за состоянием сердечно-сосудистой системы. Важно также учитывать, что ранняя диагностика и своевременная медицинская помощь могут значительно повысить шансы на выживание и минимизировать последствия. Врачи акцентируют внимание на необходимости изменения образа жизни, включая сбалансированное питание и физическую активность, что может существенно снизить риск развития сердечно-сосудистых заболеваний. Психоэмоциональное состояние пациента также играет важную роль, поэтому управление стрессом и поддержка со стороны близких являются неотъемлемыми аспектами профилактики.

Причины инфаркта миокарда
Причиной некроза сердечной мышцы при инфаркте миокарда является полное прекращение или значительное уменьшение притока крови из коронарной артерии к тканям. В большинстве случаев этому способствуют изменения в стенках сосудов и образование атеросклеротических бляшек.
Бляшка на стенке коронарного сосуда может закрывать более половины его просвета в спокойном состоянии, но это редко приводит к острому ишемическому повреждению ткани. Процесс формирования бляшки происходит постепенно, что позволяет поддерживать кровоснабжение в области пораженной артерии за счет коллатерального кровообращения от здоровых сосудов.
| Симптом | Описание | Что делать |
|---|---|---|
| Боль в груди | Давящая, сжимающая, жгучая боль за грудиной, может отдавать в левую руку, шею, челюсть, спину. | Немедленно вызвать скорую помощь (112). Принять нитроглицерин (если назначен врачом). |
| Одышка | Затрудненное дыхание, чувство нехватки воздуха. | Сесть, обеспечить приток свежего воздуха. |
| Тошнота и рвота | Чувство тошноты, рвота. | Не принимать никаких лекарств без рекомендации врача. |
| Потливость | Холодный липкий пот. | |
| Головокружение | Чувство потери равновесия, слабость. | |
| Слабость | Общая слабость, чувство усталости. | |
| Учащенное сердцебиение | Быстрый, неритмичный пульс. |
Инфаркт развивается в двух случаях:
- Бляшка теряет устойчивость и начинает эрозироваться, что приводит к образованию тромба, который полностью блокирует просвет сосуда и прекращает кровоснабжение.
- Возникает длительный спазм сосуда из-за снижения его эластичности. Просвет сосуда, частично закрытый бляшкой, приводит к остановке кровотока.
Инфаркт миокарда — это серьезное заболевание, которое вызывает множество обсуждений среди людей. Многие делятся своими историями о том, как они или их близкие столкнулись с этой проблемой. Часто упоминается, что ранние симптомы, такие как боль в груди, одышка и усталость, могут быть игнорированы. Люди советуют не откладывать визит к врачу при первых признаках недомогания. Также распространены мнения о важности профилактики: здоровое питание, регулярные физические нагрузки и отказ от курения могут значительно снизить риск. Некоторые делятся опытом реабилитации после инфаркта, подчеркивая, что поддержка семьи и друзей играет ключевую роль в восстановлении. В целом, разговоры об инфаркте миокарда подчеркивают необходимость осведомленности и внимательного отношения к своему здоровью.

Относительно редкими причинами инфаркта миокарда считаются:
- осложнения, возникающие при чрескожном катетерном вмешательстве, например, при баллонной ангиопластике или установке стента;
- тромбообразование в установленном стенте или шунте после аортокоронарного шунтирования.
Факторы, предрасполагающие к развитию инфаркта миокарда
Ключевые аспекты, способствующие нарушению кровообращения в сердечной мышце, включают изменения в внутренней оболочке коронарных сосудов, образование атеросклеротических бляшек и спазмы сосудов. Недостаточная физическая подготовка сердечной мышцы не усугубляет развитие ишемии, но повышает риск осложнений как в ранние, так и в поздние сроки.
Факторы, способствующие возникновению сердечно-сосудистых катастроф, формируются на протяжении многих лет под воздействием различных провоцирующих обстоятельств:
- Курение, чрезмерное употребление алкоголя и использование некоторых наркотиков нарушают баланс гормонов стресса (катехоламинов), что приводит к чрезмерной нагрузке на сердце. Алкоголь также влияет на жировой обмен и способствует образованию атеросклеротических бляшек.
- Проблемы с обменом жиров, включая ожирение, сахарный диабет и изменения в печени, вызванные алкоголизмом.
- Низкая физическая активность в сочетании с высоким уровнем стресса. Стрессовая реакция, проявляющаяся в повышенной выработке адреналина, требует увеличения физической активности. Если этого не происходит, сосуды сердца подвергаются повреждениям.
- Мужчинам угрожает больший риск инфаркта миокарда по сравнению с женщинами. Хотя инфаркт в молодом возрасте встречается реже, его прогноз в таких случаях менее благоприятен.

Классификация
Существует несколько типов инфаркта миокарда, которые различаются по степени и месту поражения сердечной мышцы. Также используется клиническая классификация, отражающая механизм нарушения кровоснабжения пораженной области.
В зависимости от глубины повреждения сердечной стенки выделяют:
- Трансмуральный инфаркт (Q-позитивный, с подъемом сегмента ST) — это глубокое повреждение стенки сердца, затрагивающее мышечный слой, эндотелий и эпикард.
- Интрамуральный инфаркт поражает только миокард.
- Субэндокардиальный инфаркт характеризуется ишемическим некрозом, расположенным ближе к внутренней поверхности стенки сердца.
- Субэпикардиальный инфаркт включает некроз области, прилегающей к наружной оболочке стенки сердца.
В зависимости от локализации поражения различают правожелудочковый и левожелудочковый инфаркт. При левожелудочковом инфаркте уточняется конкретное местоположение очага: на передней, задней, боковой стенке или межжелудочковой перегородке.
Симптомы инфаркта миокарда
Клинические проявления инфаркта миокарда зависят от степени и места поражения, а также от стадии заболевания. В зависимости от времени, прошедшего с момента коронарной катастрофы, выделяют несколько этапов болезни:
Острейший период инфаркта миокарда охватывает первые часы (от 2 до 5, согласно различным источникам) после закупорки сосуда. На этом этапе наблюдаются минимальные изменения в структуре тканей сердечной стенки. Если в этот промежуток удастся восстановить кровообращение в пораженном сосуде, возможно почти полное восстановление.
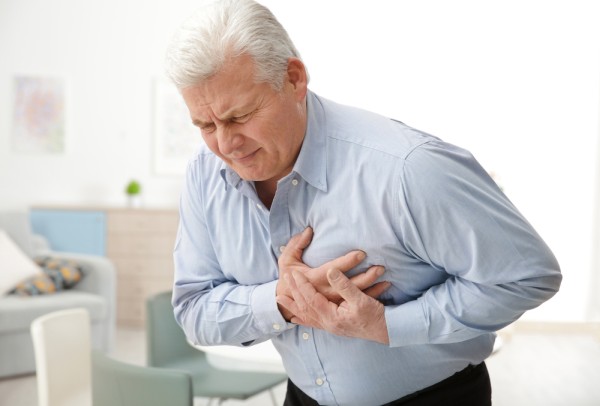
Главным признаком инфаркта миокарда является сильная, жгучая, сжимающая боль в области груди, которая длится более 15 минут и не исчезает после приема обычных анальгетиков или нитроглицерина. Боль может сопровождаться ощущением нехватки воздуха, непродуктивным кашлем, беспокойством и страхом смерти. Кожа становится бледной, может появиться холодный липкий пот. При первых признаках необходимо немедленно вызвать скорую помощь. При разговоре с диспетчером важно четко описать симптомы, характерные для инфаркта. Это позволит направить на вызов специализированную кардиологическую бригаду.
Существуют атипичные формы инфаркта:
- абдоминальная (боль в верхней части живота, тошнота, рвота);
- церебральная (головокружение, спутанность сознания, потеря сознания);
- астматическая;
- безболевая.
Острая фаза инфаркта миокарда продолжается до 10 дней. В этот период пораженный участок сердечной мышцы, даже при восстановлении кровообращения, погибает и заменяется соединительной тканью.
На этой стадии проявляются симптомы сердечной недостаточности. У пациента наблюдаются одышка при незначительных физических нагрузках, ощущение нехватки воздуха и повышение температуры тела.
Подострый период длится от 28 до 56 дней. В это время некротизированная область заменяется соединительной тканью, и на ее месте формируется малоподвижный рубец. Благодаря лечению состояние пациента постепенно улучшается: температура тела нормализуется, а выраженность симптомов сердечной недостаточности уменьшается.
Постинфарктный период продолжается от 3 до 6 месяцев после перенесенного инфаркта. В это время завершается формирование и уплотнение соединительнотканного рубца, работа сердца стабилизируется, и организм адаптируется к новым условиям.
Диагностика
Клинические и анамнестические данные дополняются результатами инструментальных и лабораторных исследований:
- ЭКГ выполняется бригадой скорой помощи на месте происшествия. Этот метод подтверждает диагноз и позволяет предположить локализацию, масштаб и глубину патологического процесса.
- Эхокардиография проводится после поступления пациента в специализированное медицинское учреждение. Этот метод уточняет локализацию и объем поражения, а также оценивает степень нарушения функции сердца.
- Биохимический анализ крови на содержание кардиотропных белков подтверждает диагноз в сомнительных случаях и особенно важен для диагностики перехода острейшей фазы заболевания в острую.
Коронарография может выполняться как в экстренном порядке, так и с отсрочкой, в зависимости от показаний. Под контролем рентгеноскопии через бедренную вену в коронарные сосуды вводится проводник, через который затем вводится контрастное вещество. По скорости, характеру и степени заполнения сосудов можно оценить их проходимость. В острейший период возможно одномоментное механическое восстановление проходимости сосуда.
Лечение
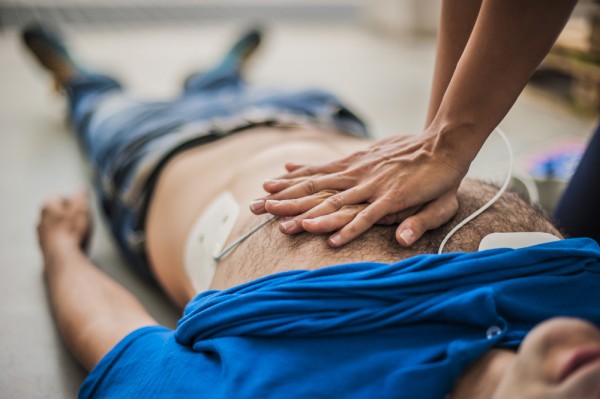
Лечение инфаркта миокарда проводится в отделении кардиореанимации. Комплекс мероприятий зависит от стадии заболевания, размеров и расположения пораженной области, возраста пациента и наличия сопутствующих заболеваний.
На остром этапе важно восстановить проходимость сосуда. На этом этапе некроз сердечной мышцы еще не успел развиться, и часть поврежденной зоны может быть спасена при восстановлении кровотока.
Системный тромболизис, при отсутствии противопоказаний, может быть выполнен кардиологической бригадой скорой помощи или в стационаре. В этом случае внутривенно вводятся ферментные препараты, растворяющие тромбы. Это восстанавливает проходимость сосуда и минимизирует зону некроза. Основное преимущество системного тромболизиса — его простота: для проведения не требуется специальное оборудование. Однако метод требует больших доз тромболитиков, что может привести к кровотечениям, поэтому у него много противопоказаний.
Локальный тромболизис выполняется только в кардиохирургическом стационаре. С помощью коронарографии определяется место тромба, и тромболитик вводится непосредственно в этот сосуд. В этом случае требуется значительно меньшая доза препарата, что снижает системные эффекты и вероятность осложнений.
Баллонная дилатация и экстренное стентирование также проводятся после коронарографии под контролем рентгеноскопии. Эта методика применяется, когда просвет сосуда перекрыт не тромбом, а атеросклеротической бляшкой. В сосуд вводится проводник с прикрепленным к нему специальным баллоном. Наполняя баллон воздухом, хирург отодвигает бляшку и восстанавливает проходимость сосуда. При значительных сужениях на баллон устанавливается металлическая сетка — стент, который остается в сосуде и поддерживает стенку, предотвращая повторное перекрытие просвета бляшкой.
Медикаментозное лечение включает:
- Управление болевыми ощущениями с использованием наркотических анальгетиков, нейролептанальгезии или общего наркоза.
- Назначение противоаритмических средств: повреждение проводящих путей сердца в области некроза может вызвать опасные аритмии.
- Применение антикоагулянтов для предотвращения повторного тромбоза и новых участков некроза.
- Улучшение микроциркуляции в миокарде и снижение объема циркулирующей крови для уменьшения нагрузки на сердце.
Профилактика
Инфаркт миокарда возникает из-за нарушений обмена веществ, вызванных различными предрасполагающими факторами. Профилактические меры следует начинать задолго до появления первых признаков инфаркта. Для этого необходимо:
- вести активный образ жизни; физическая активность должна быть разумной и комфортной, желательно на свежем воздухе: прогулки, бег трусцой, велосипедные поездки;
- соблюдать сбалансированное питание: важно включать в рацион продукты, богатые омега-3-ненасыщенными жирными кислотами (например, оливковое масло холодного отжима, красную рыбу, тыквенные семечки);
- отказаться от курения и употребления психоактивных веществ, включая алкоголь; находить здоровые способы справляться со стрессом и избегать негативных эмоций.
Если уже наблюдаются первые признаки нарушения работы сердечно-сосудистой системы, необходимо обратиться к специалистам. Следует строго придерживаться назначенной схемы лечения. Регулярный прием медикаментов, контролирующих уровень холестерина и снижающих артериальное давление, значительно уменьшает риск коронарной сосудистой катастрофы.
Прогноз
После инфаркта в области некротизированной ткани образуется соединительнотканный рубец. Этот рубец имеет низкую эластичность и не способен сокращаться, как мышечная ткань. Это ухудшает функциональные возможности сердца после инфаркта.
Даже после завершения реабилитации пациентам необходимо регулярно принимать лекарства и соблюдать определенные ограничения в образе жизни. Если лечение начато вовремя и проводится правильно, прогноз на жизнь остается положительным. Однако наличие дополнительных факторов риска может привести к серьезным осложнениям, угрожающим жизни.
Вопрос-ответ
Какие симптомы у инфаркта миокарда?
Инфаркт миокарда проявляется болевым синдромом. Боль локализуется в груди, отдает в левую руку, плечо, половину лица, бок. Характер боли — давящий, жгучий. Во время приступа человек ощущает нехватку воздуха, страх смерти, выступает холодный липкий пот, кожные покровы бледнеют.
Чем отличается инфаркт от инфаркта миокарда?
Инфаркт — это широкое понятие, обозначающее ишемию какого-либо органа. Когда говорят об инфаркте, чаще всего подразумевают инфаркт миокарда — резкое сокращение поступления крови к сердцу из-за блокировки артерии. Но ишемия может возникнуть и в другом органе — конечности, кишечнике, легком и пр.
Сколько длится инфаркт миокарда?
Острейший: от развития ишемии до появления некроза миокарда продолжается от 20 минут до 2 часов. Острый инфаркт миокарда может длиться от 2 до 14 дней и частично сохраняет симптоматику острейшего состояния. Подострый: продолжительность 4-8 недель. Период рубцевания: от 8 недель до полугода.
Почему случается инфаркт миокарда?
Основной причиной инфаркта является закупорка (тромбоз) одной из артерий сердца, которая возникает при разрыве атеросклеротической бляшки. Среди других причин инфаркта миокарда можно выделить продолжительный спазм артерий, эмболию, сверхмерную нагрузку на орган, стресс, артериальную гипертензию (гипертонию), курение.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Это поможет выявить факторы риска, такие как высокое кровяное давление или повышенный уровень холестерина, которые могут привести к инфаркту миокарда.
СОВЕТ №2
Следите за своим питанием. Употребляйте больше фруктов, овощей, цельнозерновых продуктов и нежирного белка, а также ограничьте потребление насыщенных жиров, соли и сахара.
СОВЕТ №3
Поддерживайте активный образ жизни. Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, помогут укрепить сердечно-сосудистую систему и снизить риск инфаркта.
СОВЕТ №4
Управляйте стрессом. Практикуйте методы релаксации, такие как медитация, йога или дыхательные упражнения, чтобы снизить уровень стресса, который может негативно сказаться на здоровье сердца.