ОБЩЕЕ
Гипоспадия приводит к искривлению полового члена, степень которого может варьироваться и становится заметной во время эрекции. Заболевание также сопровождается дисплазией крайней плоти, которая расщепляется и образует капюшон, накрывающий головку полового члена. Эта аномалия является врожденной. Развитие гипоспадии происходит в середине первого триместра беременности, когда формируется мочеполовая система плода. Очень редко гипоспадия наблюдается у новорожденных девочек.
На примерно 8-й неделе беременности, в процессе формирования уретрального канала у плода, происходит сбой. Задняя стенка дистальных отделов мочеиспускательного канала может отсутствовать или развиваться неравномерно. В местах недостатка этих тканей образуется тяж из соединительной ткани, известный как хорд. Уретральный канал выглядит сплюснутым и расщепленным, а его наружное отверстие смещается в проксимальную часть тела. У девочек наблюдается расщепление мочеиспускательного канала вдоль стенок влагалища, и уретра перемещается в само влагалище.
Гипоспадия является наиболее распространенным дефектом мочеиспускательного канала у мужчин. Согласно современным данным, это заболевание встречается в 1 случае на 150 новорожденных. 40-50 лет назад подобные случаи фиксировались в 4 раза реже. Примерно в 90-95% случаев аномалия проявляется в легкой форме, в то время как у остальных пациентов могут возникать различные осложнения.
Врачи отмечают, что гипоспадия является одной из наиболее распространенных аномалий развития половых органов у мальчиков. Специалисты подчеркивают важность ранней диагностики этого состояния, так как это позволяет своевременно провести необходимые хирургические вмешательства. В большинстве случаев операция осуществляется в возрасте от 6 до 18 месяцев, что способствует нормализации функции мочеиспускания и улучшению эстетического вида.
Медики также акцентируют внимание на том, что послеоперационный период требует тщательного наблюдения и ухода, чтобы избежать возможных осложнений. Врачи рекомендуют родителям не откладывать визит к специалисту при первых признаках аномалии, так как раннее вмешательство значительно повышает шансы на успешное восстановление. В целом, при правильном подходе к лечению, прогноз для детей с гипоспадией является благоприятным.

ПРИЧИНЫ
Как и в случае с другими врожденными аномалиями, трудно точно определить, что вызывает сбой в нормальном процессе формирования внутренних органов человека во время беременности. Проблемы с развитием возникают на этапе формирования половых органов плода. Соединительная ткань кавернозных тел полового члена распределяется неравномерно, а пенис развивается быстрее, чем мочеиспускательный канал, что приводит к его искривлению.
| Тип гипоспадии | Локализация отверстия уретры | Особенности и возможные осложнения |
|---|---|---|
| Передняя (гландная) | На головке полового члена | Часто не требует хирургического вмешательства, косметический дефект минимален. |
| Средняя (промежностная) | На стволе полового члена | Может потребовать хирургического вмешательства для коррекции искривления полового члена и обеспечения нормального мочеиспускания. |
| Задняя (мошоночная, промежностная) | На мошонке или в промежности | Требует сложной хирургической коррекции, высокий риск осложнений, включая проблемы с эрекцией и фертильностью. |
| Пенетрирующая | Отверстие уретры расположено внутри полового члена | Требует сложной хирургической коррекции, высокий риск осложнений. |
| Скрытая | Отверстие уретры расположено под кожей головки полового члена | Может быть выявлена только при осмотре. |
Факторы риска развития гипоспадии:
- Генетическая предрасположенность – у 10-20% пациентов наблюдаются случаи, когда у близких родственников по мужской линии были аналогичные нарушения.
- Неблагоприятная экологическая обстановка и употребление продуктов с фунгицидами, пестицидами, фталатами и гербицидами могут нарушать уровень андрогенов и вызывать точечные мутации в генах.
- Прием гормональных средств матерью в течение года перед беременностью.
- Негативное воздействие женских гормонов на развитие половых органов плода при беременности, наступившей с помощью метода ЭКО.
- Гормональная терапия, назначаемая женщине для поддержания беременности в первом и третьем триместрах.
- Курение и алкоголь, а также сильные стрессы и нервные перегрузки во время беременности.
- Нарушения в развитии андрогенных рецепторов, нехватка определенных ферментов и мужских половых гормонов у плода, а также инфекции, возникающие внутриутробно.
- Многоплодная беременность – у близнецов гипоспадия возникает в 50% случаев чаще.
Гипоспадия — это врожденный порок развития полового члена, который вызывает много обсуждений и вопросов среди родителей и медицинских специалистов. Многие люди, узнав о диагнозе, испытывают страх и неуверенность, так как не знают, как это повлияет на жизнь их ребенка. Важно отметить, что с современными методами хирургического лечения большинство случаев гипоспадии успешно корректируются, что позволяет детям вести полноценную жизнь.
Некоторые родители делятся своими переживаниями в социальных сетях, обсуждая как эмоциональные, так и практические аспекты, связанные с диагнозом. Они отмечают, что поддержка со стороны врачей и других родителей играет ключевую роль в процессе принятия и адаптации. В то же время, существует и множество мифов, связанных с гипоспадией, которые могут вызывать ненужные опасения. Образование и информированность помогают развеять эти мифы и создать более позитивное восприятие проблемы. В конечном итоге, важно помнить, что каждый случай индивидуален, и с правильным подходом можно достичь отличных результатов.

КЛАССИФИКАЦИЯ
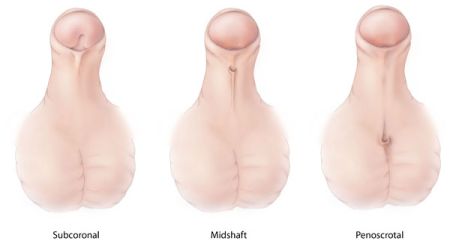
При гипоспадии наблюдаются недостаток внутренних сегментов уретры, сужение уже имеющихся и смещение наружного отверстия.
Локализация уретры определяет форму гипоспадии:
-
Головчатая форма. В этом случае наружный канал уретры располагается на головке полового члена, между верхушкой и венечной бороздой. Наблюдаются изменения в строении крайней плоти, сужение уретры и небольшая искривленность пениса.
-
Венечная или коронная форма. Уретра расположена ближе к краю головки полового органа, рядом с венечной бороздой. Крайняя плоть охватывает верхнюю часть, как капюшон. Головка имеет изогнутую форму, а струя мочи неравномерна и меняет угол относительно полового члена.
-
Стволовая или пенильная форма. Мочеиспускательный канал находится на стволе пениса и имеет значительное искривление. Во время мочеиспускания пациенту необходимо поднимать член к животу, чтобы струя могла направляться вниз.
-
Скротальная или мошоночная форма. Уретра смещена к основанию полового члена, в области перехода в мошонку или непосредственно на ней. Пенис часто бывает недоразвит, смещен или сильно искривлен. Мочиться пациент может только в сидячем положении.
-
Промежностная или перинеальная форма. Мочеиспускательный канал расположен в промежности, рядом с анальным отверстием и имеет форму воронки. Пенис недоразвит и часто скрыт под складками мошонки, напоминающими женские половые губы. В некоторых случаях аномалия настолько искажает внешний вид половых органов, что определить пол новорожденного без дополнительных исследований становится затруднительно.
-
Хордовая форма. Эта форма известна как гипоспадия без гипоспадии. Она характеризуется внутренними искажениями мочеиспускательного канала, которые внешне проявляются в различной степени искривления пениса. Уретра при этом находится на своем физиологическом месте – в центре головки. Искривление связано с разницей в длине канала уретры, который из-за недоразвития короче пениса. При эрекции короткая уретра не позволяет пенису выпрямиться, что вызывает сильный дискомфорт у пациента.

СИМПТОМЫ
Основным признаком гипоспадии является аномальное расположение наружного отверстия уретры на мужском пенисе, которое может смещаться в проксимальную сторону в различной степени.
При головчатой гипоспадии пациенты, как правило, не испытывают серьезных проблем. Однако более тяжелые формы заболевания могут вызывать жалобы. Недоразвитие уретрального канала приводит к его сужению, и струя мочи становится очень тонкой. Это создает дискомфорт во время мочеиспускания и требует значительных усилий.
В зависимости от степени выраженности заболевания мужчина может испытывать трудности с мочеиспусканием в привычной позе стоя. Ему приходится изгибать половой член вверх и в сторону или садиться, чтобы избежать брызг на тело и одежду.
Также пенис может иметь искривление, которое становится особенно заметным во время эрекции. У пациентов наблюдаются дисплазия и нависание кожи на головке крайней плоти. Взрослые мужчины сталкиваются с проблемами в интимной жизни: половой акт становится неполноценным, семяизвержение происходит вне влагалища. В некоторых случаях половая жизнь может быть невозможной, так как пенис находится в почти зачаточном состоянии.
У женщин гипоспадия проявляется в виде расположения наружного отверстия уретры внутри влагалища.
ДИАГНОСТИКА
Диагностика гипоспадии проводится в первые минуты после рождения малыша во время осмотра неонатологом. У 70% новорожденных выявляются головчатая и венечная формы гипоспадии. В дальнейшем требуется наблюдение у специалистов: эндокринолога, уролога и гинеколога.
Во время первичного осмотра оценивается структура наружных половых органов ребенка. Обращается внимание на расположение, форму и размер наружного отверстия мочеиспускательного канала, а также на возможные искривления пениса.
При обнаружении аномалий уточняется форма гипоспадии, степень стеноза уретры и особенности мочеиспускания. Для более детального изучения проблемы назначаются дополнительные исследования и анализы, которые помогают выявить все аспекты гипоспадии.
Исследования при выявлении гипоспадии:
- Ультразвуковое исследование органов малого таза, мочевого пузыря и почек для выявления возможных аномалий развития.
- Магнитно-резонансная томография органов малого таза.
- Генетический анализ для определения кариотипа, который позволяет оценить целостность хромосомного набора.
- Уретроскопия — процедура, при которой в уретру вводится специальный эндоскоп.
- Цистоуретрография — исследование анатомии мочевого пузыря и уретры с использованием контрастного вещества, вводимого через мочеиспускательный канал.
- Урография мочевыводящих путей и почек с последующим рентгенографическим исследованием, при этом контрастное вещество вводится внутривенно.
- Урофлуометрия — измерение ключевых параметров мочеиспускания с помощью специализированного оборудования.
- В некоторых случаях может быть назначена лапароскопия для оценки состояния внутренних половых органов.
Наиболее сложными для диагностики являются случаи гипоспадии, когда тестикулы не обнаруживаются в мошонке. В таких ситуациях необходимо точно определить пол ребенка.
ЛЕЧЕНИЕ
Гипоспадия лечится только хирургическим методом. Это вмешательство относится к реконструктивно-пластическим операциям. В большинстве случаев головчатые формы гипоспадии не требуют операции. Хирургическое вмешательство назначается, когда его польза значительно превышает риски, а также при наличии дискомфорта во время мочеиспускания.
Современные рекомендации предполагают, что первую операцию следует проводить в возрасте от 6 до 12 месяцев. В этот период минимальна разница в длине и ширине полового члена, что способствует более быстрому восстановлению. Кроме того, в этом возрасте дети не осознают происходящее, что исключает риск психологической травмы и страха перед операцией, а также последующих комплексов из-за возможных недостатков.
Основные задачи хирургов при оперировании гипоспадии:
- коррекция искривления пениса с удалением рубцовых тканей хорды;
- восстановление отсутствующих участков уретрального канала;
- исправление внешнего отверстия уретры — устранение стеноза и перемещение его к головке пениса;
- придание половым органам естественного вида и устранение косметических недостатков пениса и мошонки.
При головчатой, венечной и стволовой формах гипоспадии все перечисленные задачи обычно решаются в рамках одной операции. Однако некоторые хирурги предпочитают проводить процедуру в два этапа, чтобы избежать образования свищей в уретре. На первом этапе удаляется хорда на задней поверхности органа и исправляется искривление пениса. Через полгода выполняется повторная операция для восстановления уретрального канала.
Что нужно знать про операцию:
Современный подход к формированию недостающих участков уретры основан на использовании препуция — кожи, покрывающей головку полового члена, или ткани с тыльной стороны пениса. Эта кожа содержит кровеносные сосуды и растет вместе с половыми органами мальчика. Ранее применялась другая методика: для имплантации использовали кожу, отрезанную от сосудов, что делало её «мертвой» и приводило к осложнениям. Кроме того, в таких случаях рост полового органа останавливался, поэтому операции проводились после 12 лет, чтобы дать возможность пенису достичь размеров взрослого человека.
После хирургического вмешательства пациенту устанавливают катетер для отведения мочи и проводят ежедневные перевязки. Спустя несколько дней, когда отек мочеиспускательного канала спадет, катетер удаляют, и пациента выписывают из больницы — он может самостоятельно мочиться. Важно избегать эрекций, для чего назначаются успокаивающие препараты.
Повторные консультации с врачом необходимы через 3 месяца и через год после операции. Если у мальчика нет жалоб, следующее посещение следует запланировать на подростковый период. В процессе активного роста половых органов может возникнуть небольшое искривление пениса, которое легко корректируется с помощью несложной повторной операции.
ОСЛОЖНЕНИЯ
С применением современных методов проведения операции вероятность осложнений минимальна и составляет около 1-1,5%. К возможным постоперационным осложнениям относятся такие риски, как образование свищей (язв в мочеиспускательном канале), сужение уретры, изменение формы пениса и утрата чувствительности головки.
Если операция не была выполнена в детском возрасте, у взрослого мужчины могут возникнуть серьезные осложнения.
Не вылеченная гипоспадия вызывает такие проблемы:
- постоянный дискомфорт из-за аномального мочеиспускания;
- серьезные проблемы в интимной жизни, вплоть до невозможности полового акта;
- бесплодие или трудности с зачатием;
- задержка мочи из-за неполного опорожнения мочевого пузыря, что может привести к циститам и воспалительным процессам в почках;
- глубокие депрессии, неврозы и сложные психологические комплексы, затрудняющие взаимодействие с окружающими и нормальную жизнь.
ПРОФИЛАКТИКА
Гипоспадия — генетически обусловленная аномалия. Как и многие другие заболевания, её трудно предугадать и предотвратить. Будущая мама может лишь регулярно посещать врача-гинеколога, предотвращать внутриутробные инфекции, вести здоровый образ жизни, отказаться от курения и алкоголя, избегать стрессов и минимизировать использование гормональных препаратов.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Современные подходы к хирургическому лечению гипоспадии позволяют проводить операции всего в 1-2 этапа. Чем младше пациент, тем легче проходит вмешательство, и осложнения возникают крайне редко — лишь в 1-1,5% случаев при легких формах гипоспадии. Ранее операции проводились только после достижения детьми возраста 12-14 лет, и для устранения гипоспадии требовалось до 18-20 хирургических вмешательств. При этом осложнения наблюдались в 65-70% случаев.
Сегодня ситуация изменилась — полное выздоровление и восстановление мочеполовой функции достигается у 95% пациентов, которые своевременно проходят хирургическое лечение.
Вопрос-ответ
Как понять, что у тебя гипоспадия?
Основными признаками, позволяющими говорить о развитии заболевания, являются: смещение отверстия уретры относительно головки полового члена. Изменение формы крайней плоти с расщеплением и образованием «нависшей» ткани. Искривление кавернозных тел в структуре полового члена.
Можно ли иметь детей при гипоспадии?
✅ Если отверстие мочеиспускательного канала открывается на головке или чуть ниже, и при этом половой член не искривлен или искривлен незначительно, то операцию выполняют только для достижения косметического эффекта. В такой ситуации половая жизнь и возможность иметь детей сохранены.
Что такое гипоспадия?
Гипоспадия — это порок развития мужских наружных половых органов и уретры в виде искривления полового члена и недоразвития части уретры в виде смещения наружного отверстия мочеиспускательного канала в сочетании с порочно сформированной крайней плотью.
Почему дети рождаются с гипоспадией?
Причинами гипоспадии являются гормональные сдвиги в организме матери и плода, а также генетические дефекты. Гормональные сдвиги могут быть также генетически запрограммированы, но могут быть и следствием внешних и внутренних воздействий на организм матери и плода.
Советы
СОВЕТ №1
Если у вашего ребенка диагностирована гипоспадия, важно обратиться к опытному детскому урологу. Специалист сможет оценить степень заболевания и предложить оптимальный план лечения, который может включать хирургическое вмешательство.
СОВЕТ №2
Не стесняйтесь задавать вопросы врачу. Понимание диагноза и возможных методов лечения поможет вам и вашему ребенку чувствовать себя более уверенно. Узнайте о возможных рисках и преимуществах каждой процедуры.
СОВЕТ №3
Обратите внимание на психологическое состояние вашего ребенка. Гипоспадия может вызывать у детей комплексы или стеснение. Поддерживайте открытое общение и обеспечьте эмоциональную поддержку, чтобы помочь ему справиться с возможными трудностями.
СОВЕТ №4
Следите за развитием ребенка и его физическим состоянием. Регулярные медицинские осмотры помогут выявить любые изменения или осложнения на ранней стадии, что позволит своевременно принять меры.