ОБЩЕЕ
Двигательная активность человека напрямую зависит от состояния его суставов. Существует мнение, что ревматизм — это болезнь, характерная только для пожилых людей. Однако статистика показывает, что эта патология распространена и среди детей, и среди молодежи, а у пожилых пациентов часто возникают осложнения, связанные с ревматизмом.
Это заблуждение подтверждается тем, что 80% людей с симптомами ревматизма суставов — молодые люди младше сорока лет. Наибольшее количество случаев заболевания наблюдается в возрасте от 7 до 15 лет, что связано с гормональными изменениями в этот период. У женщин ревматизм встречается в 2–3 раза чаще, чем у мужчин.
Врачи отмечают, что ревматизм суставов является серьезным заболеванием, требующим внимательного подхода к диагностике и лечению. Это аутоиммунное расстройство, при котором иммунная система ошибочно атакует собственные ткани, вызывая воспаление и боль в суставах. Специалисты подчеркивают важность раннего выявления симптомов, таких как отечность, скованность и ограничение подвижности, чтобы предотвратить необратимые изменения в суставах. Лечение обычно включает противовоспалительные препараты, физиотерапию и, в некоторых случаях, иммуносупрессоры. Врачи также рекомендуют пациентам вести активный образ жизни и следить за своим весом, так как это может значительно улучшить качество жизни и снизить нагрузку на суставы. Профилактика и регулярные медицинские осмотры играют ключевую роль в управлении заболеванием и поддержании здоровья суставов.

ПРИЧИНЫ
В настоящее время ревматизм суставов изучен достаточно глубоко. Его причины и механизмы развития были тщательно исследованы.
Для проявления заболевания необходимо наличие трех факторов. Только при одновременном присутствии всех них начинается процесс развития болезни.
| Симптом | Возможная причина (в контексте ревматизма суставов) | Рекомендации |
|---|---|---|
| Боль в суставах (острая или хроническая) | Ревматоидный артрит, остеоартрит, подагра, псориатический артрит, инфекционный артрит | Обращение к врачу, прием противовоспалительных препаратов, физиотерапия, изменение образа жизни |
| Утренняя скованность | Ревматоидный артрит, остеоартрит | Легкая гимнастика, теплые ванны, прием противовоспалительных препаратов |
| Отек суставов | Ревматоидный артрит, подагра, инфекционный артрит | Покой, холодные компрессы, прием противовоспалительных препаратов |
| Покраснение и припухлость суставов | Ревматоидный артрит, подагра, инфекционный артрит | Обращение к врачу, прием антибиотиков (при инфекционном артрите) |
| Деформация суставов | Ревматоидный артрит, остеоартрит | Физиотерапия, ортопедические средства, хирургическое вмешательство |
| Ограничение подвижности суставов | Ревматоидный артрит, остеоартрит | Физиотерапия, упражнения для поддержания подвижности |
| Утомляемость | Ревматоидный артрит, системная красная волчанка | Достаточный отдых, управление стрессом |
| Лихорадка | Инфекционный артрит, системная красная волчанка | Обращение к врачу, прием антибиотиков (при инфекционном артрите) |
| Потеря веса | Ревматоидный артрит, системная красная волчанка | Сбалансированное питание, консультация диетолога |
Факторы, влияющие на развитие признаков ревматизма:
- инфекция, вызванная гемолитическим стрептококком;
- выработка специфических антител против инфекционного агента и повреждение суставной ткани;
- генетическая предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям.
Острый суставной ревматизм может развиться через 10–20 дней после перенесенной острой или хронической стрептококковой инфекции, такой как ангина, фарингит, скарлатина или тонзиллит. Это связано с образованием специфических антител в ответ на токсины, выделяемые возбудителем. Эти антитела предназначены для борьбы со стрептококком, но ошибочно начинают атаковать собственные клетки соединительной ткани. Исследования показывают, что такие реакции наблюдаются не у всех, кто перенес ангину, а только у носителей определенного белка группы В. По данным врачей, примерно 2,5% пациентов сталкиваются с ревматизмом суставов в течение месяца после инфекционного заболевания.
Многие люди, столкнувшиеся с проблемами суставов, активно обсуждают ревматизм и его влияние на качество жизни. В отзывах часто упоминается, что заболевание приносит не только физическую боль, но и эмоциональные страдания. Люди делятся своими историями о том, как ревматизм меняет их повседневные привычки и ограничивает активность. Некоторые отмечают, что правильное лечение и поддержка специалистов помогают справиться с симптомами и улучшить состояние. Важным аспектом является и роль диеты: многие находят облегчение, изменив рацион. Также активно обсуждаются методы альтернативной терапии, такие как физиотерапия и йога, которые помогают в борьбе с недугом. Сообщество пациентов становится важным источником информации и поддержки, позволяя людям не чувствовать себя одинокими в этой борьбе.

КЛАССИФИКАЦИЯ
Существуют две ключевые формы этого заболевания. Признаки ревматизма суставов и методы его лечения зависят от того, протекает ли он в остром или хроническом виде.
Формы патологии:
-
Острый ревматизм чаще всего встречается у детей и молодежи после перенесенного инфекционного заболевания и развивается очень быстро. Сначала проявляются симптомы общей интоксикации, а через 2–3 дня появляются характерные признаки ревматизма суставов. Острое состояние может длиться от 3 до 6 месяцев. Особенно опасно поражение сердечной мышцы.
-
Хронический ревматизм, как правило, развивается у людей младше сорока лет. Заболевание имеет рецидивирующий характер, несмотря на лечение. Обострения происходят регулярно, несколько раз в год, особенно в осенне-зимний период. К хроническому течению ревматизма суставов более подвержены те, кто живет в сырых и холодных условиях. Патология может перейти в вялотекущее состояние, при этом помимо суставных тканей страдает и сердце, что приводит к постоянным болям и негативно сказывается на качестве жизни пациента.

СИМПТОМЫ
Признаки ревматизма суставов могут появиться через 2–3 недели после инфекции верхних дыхательных путей. Симптомы заболевания разнообразны и зависят от пораженных участков и активности патологии. Однако основные характеристики помогают выявить это заболевание.
Основные клинически проявления болезни:
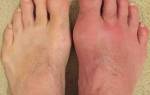
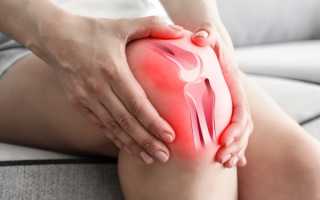
Боль в суставах при движении, отечность, покраснение и местное повышение температуры — характерные признаки заболевания. Чаще всего страдают крупные суставы. Болевые ощущения могут быть очень сильными, достигая такой степени, что передвижение или сгибание ноги становятся невозможными. При ревматизме коленного сустава дискомфорт настолько выражен, что любые движения затруднены. Поражение суставов, как правило, симметрично: если боль возникает в одном суставе, то через несколько дней она может распространиться на другой.
Синдром интоксикации проявляется повышением температуры тела и сопровождается общей слабостью, снижением работоспособности и аппетита, а также быстрой утомляемостью.
Боль в области груди может указывать на то, что заболевание затрагивает сердечные ткани. Эти симптомы, как правило, появляются не сразу, а спустя несколько дней после первых признаков артралгий.
Аннулярные высыпания, возникающие довольно редко, представляют собой округлую розовую сыпь с неровными краями.
Ревматические узлы также встречаются нечасто. Они формируются в местах повреждений в виде подкожных уплотнений, не вызывая болевых ощущений, и могут сохраняться до двух месяцев.
ДИАГНОСТИКА
Опытный врач может быстро распознать заболевание по клиническим симптомам. Однако перед началом лечения суставного ревматизма необходимо провести обследования для подтверждения диагноза и выявления возможных осложнений, которые могут затронуть сердце и внутренние органы.
Методы диагностики:
Клинический и биохимический анализ крови показывает наличие воспалительной реакции, что приводит к развитию ревматизма суставов.
Иммунологическое исследование выявляет специфические вещества, связанные с заболеванием. Эти вещества появляются в крови примерно через неделю после начала патологического процесса и достигают пика на 3–6 неделе.
Ультразвуковое исследование, электрокардиограмма и эхокардиография сердца помогают оценить его состояние и подтвердить или опровергнуть наличие поражений.
Рентгенография суставов, артроскопия, пункция и биопсия внутрисуставной жидкости проводятся для детального анализа их состояния.
ЛЕЧЕНИЕ
Лечение ревматизма суставов следует начинать при первых симптомах заболевания, чтобы избежать серьезных осложнений.
Терапия обычно комплексная и проводится по нескольким направлениям одновременно.
Методы лечения:
- Соблюдение постельного режима и диеты с низким содержанием соли и углеводов, а также с повышенным содержанием белка. Ограничение физической активности особенно важно при лечении заболеваний коленного сустава.
- Курс антибиотиков из группы пенициллинов.
- Применение нестероидных противовоспалительных средств как местно, так и системно.
- Использование диуретиков для уменьшения отечности.
- Иммунодепрессанты и гамма-глобулины для укрепления иммунной системы.
- Физиотерапевтические процедуры (массаж, прогревания, электрофорез, УВЧ-терапия, парафиновые аппликации).
- Плазмаферез помогает очистить кровь от антител и токсинов.
Лечение ревматизма суставов возможно, но этот процесс требует времени и может занять около 50 дней.
ОСЛОЖНЕНИЯ
Перед применением народных средств для лечения ревматизма суставов важно учитывать возможные негативные последствия.
Осложнения заболевания:
- Переход к хронической форме с медленным течением и частыми рецидивами.
- Ревмокардит и развитие сердечных дефектов из-за повреждения клапанов.
- Сердечная недостаточность, вызванная снижением сократительной способности сердца, нарушениями ритма и диффузными изменениями.
- Ишемия и тромбоэмболия — образование очагов разрывов и закупорок сосудов в сердце, сетчатке глаза и почечных артериях.
- Инфекционный кардит — воспаление оболочек сердца, представляющее серьезную угрозу для жизни пациента.
ПРОФИЛАКТИКА
Наиболее эффективной мерой первичной профилактики ревматизма суставов является предотвращение стрептококковой инфекции. Вторичная профилактика направлена на предотвращение повторных рецидивов, так как каждое новое обострение болезни повышает риск повреждения сердца.
Меры профилактики:
- Укрепление иммунной системы для защиты от инфекций.
- Сбалансированное питание и достаточный отдых.
- Минимизация контактов с носителями стрептококков.
- Оперативное лечение простуд и заболеваний верхних дыхательных путей на начальной стадии.
- Регулярные профилактические осмотры у стоматолога для поддержания здоровья полости рта.
- Применение противовоспалительных и антимикробных средств зимой для снижения риска рецидивов.
Важно помнить, что проявления ревматизма суставов, такие как интенсивная боль и резкое повышение температуры, требуют немедленного обращения к врачу. Своевременное лечение помогает избежать серьезных осложнений и быстро вернуться к привычной жизни без негативных последствий для здоровья.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Для эффективного лечения ревматизма суставов и предотвращения серьезных последствий важно начать терапию как можно раньше. Исследования показывают, что своевременные меры практически полностью устраняют риск для жизни пациента. После качественного лечения симптомы ревматизма больше не будут вас беспокоить. Тяжесть прогноза зависит от степени поражения сердца.
Специалисты считают, что наихудшим вариантом является прогрессирующее и непрекращающееся течение ревматизма.
Первые признаки заболевания у людей старше 25 лет обычно имеют положительный исход и не влияют на работу сердца. Однако риск развития вторичных пороков значительно возрастает, если патология обнаруживается у детей и лечение начинается с запозданием. Особенно опасны стертые формы заболевания, когда ребенок жалуется на боли в конечностях, а родители воспринимают это как результат активных игр или ушибов. В таких случаях ревматизм остается без должного внимания, быстро прогрессирует и диагностируется уже на стадии необратимых изменений.
Вопрос-ответ
Каковы первые признаки ревматизма суставов?
Мышечная слабость, непроизвольные подергивания конечностей, розовая сыпь в виде кольца на теле быстро проходит. Ревматические узелки ー безболезненные плотные мелкие образования под кожей в области суставов, тянущие боли в пояснице, потемнение, покраснение мочи.
Какой орган чаще всего поражается при ревматизме?
Ревматические заболевания — это воспалительные, аутоиммунные и дегенеративные заболевания, которые могут распространяться на весь организм. Чаще всего ревматизм поражает сухожилия, связки, кости, сердце и мышцы.
Где болят ноги при ревматизме?
Чаще первыми воспаляются и начинают болеть мелкие суставы – то есть пальцы ног. Затем воспаление ширится и поднимается до крупных суставов ног: голеностопа, коленей. В некоторых случаях при артрите могут сразу заболевать большие суставы.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Ревматизм суставов может проявляться различными симптомами, и ранняя диагностика поможет предотвратить серьезные осложнения. Обращайтесь к врачу при первых признаках боли или дискомфорта в суставах.
СОВЕТ №2
Следите за своим питанием. Употребление продуктов, богатых омега-3 жирными кислотами (например, рыба, орехи), а также антиоксидантов (фрукты и овощи) может помочь снизить воспаление и улучшить общее состояние суставов.
СОВЕТ №3
Занимайтесь физической активностью. Умеренные физические нагрузки, такие как плавание или йога, могут помочь поддерживать подвижность суставов и укреплять мышцы, что в свою очередь снизит нагрузку на суставы.
СОВЕТ №4
Изучите методы управления стрессом. Стресс может усугублять симптомы ревматизма, поэтому практики, такие как медитация, глубокое дыхание или занятия хобби, могут помочь вам справиться с эмоциональным напряжением и улучшить общее самочувствие.