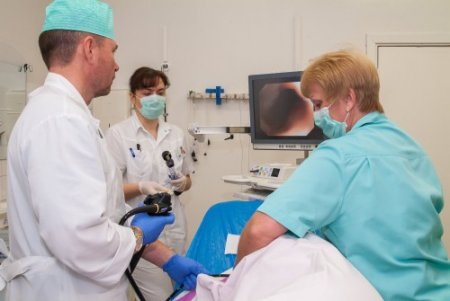
Плановая диагностическая колоноскопия
Плановое обследование требует от врача достаточного времени для анализа состояния пациента, выявления отклонений, коррекции патологий и подготовки к исследованию. Качественная подготовка пациента играет ключевую роль и включает несколько этапов:
- Общая подготовка — это комплекс лечебно-диагностических мероприятий, направленных на устранение выявленных нарушений и стабилизацию состояния пациента. На этом этапе проводятся анализы на ВИЧ, гепатиты В и С, сифилис, а при необходимости назначаются анализы крови на свертываемость и другие исследования.
- Местная подготовка — это процесс очистки толстой кишки. В рамках этого этапа назначается бесшлаковая жидкая диета, прием слабительных средств и выполнение очистительных клизм.
Колоноскопия является важным диагностическим методом, который врачи назначают для оценки состояния толстой кишки. С помощью этой процедуры можно выявить различные заболевания, такие как полипы, воспалительные процессы, язвы и даже рак. Специалисты подчеркивают, что ранняя диагностика значительно увеличивает шансы на успешное лечение. Колоноскопия также позволяет проводить биопсию, что помогает в уточнении диагноза. Врачи рекомендуют проходить это обследование людям старше 50 лет, а также тем, у кого есть предрасположенность к заболеваниям кишечника. Таким образом, колоноскопия становится неотъемлемой частью профилактических осмотров и контроля за состоянием здоровья.

Показания к проведению колоноскопии
Существует четыре категории показаний для проведения колоноскопии.
| Причина назначения колоноскопии | Описание симптомов/состояний | Возможные выявленные проблемы |
|---|---|---|
| Обследование на наличие полипов | Кровь в кале, изменение характера стула, боли в животе | Аденоматозные полипы (предвестники рака), гиперпластические полипы, другие доброкачественные новообразования |
| Скрининг рака толстой кишки | Отсутствие симптомов (профилактическое обследование) | Рак толстой кишки на ранней стадии, полипы, другие патологии |
| Диагностика кровотечения из прямой кишки | Кровь в кале, ярко-красная кровь в стуле, анемия | Язвенный колит, болезнь Крона, дивертикулез, полипы, рак толстой кишки, геморрой |
| Диагностика хронической диареи или запоров | Длительная диарея или запор, боли в животе, вздутие живота | Воспалительные заболевания кишечника, синдром раздраженного кишечника, опухоли, сужение просвета кишки |
| Диагностика болей в животе неясного генеза | Хронические или периодические боли в животе, изменение характера стула | Воспалительные заболевания кишечника, опухоли, дивертикулит, спайки |
| Подготовка к операции на толстой кишке | Планируемая операция на толстой кишке | Оценка состояния слизистой оболочки, выявление противопоказаний к операции |
| Мониторинг эффективности лечения | Лечение воспалительных заболеваний кишечника, полипов | Оценка эффективности лечения, выявление рецидивов |
Первая категория
Подтверждение и уточнение информации, полученной с помощью рентгенологических исследований. Неясные или сомнительные результаты рентгенографии, а также несоответствие между клиническими симптомами и данными ирригоскопии служат основанием для выполнения процедуры. Это необходимо для диагностики злокачественных опухолей толстой кишки, включая определение морфологии, локализации и характеристик новообразования для выбора дальнейшей стратегии лечения.
Колоноскопия — это важная медицинская процедура, которая позволяет врачам исследовать состояние толстой кишки. Многие люди отмечают, что назначение колоноскопии часто связано с необходимостью диагностики различных заболеваний, таких как воспалительные процессы, полипы или даже рак. Некоторые пациенты рассказывают, что процедура помогла выявить проблемы на ранних стадиях, что значительно упростило лечение. Другие же делятся опытом, как колоноскопия помогла исключить серьезные заболевания, что принесло им спокойствие. Несмотря на некоторые страхи и дискомфорт, связанные с подготовкой и самой процедурой, большинство людей понимают, что это важный шаг к поддержанию здоровья и профилактике серьезных заболеваний. В конечном итоге, колоноскопия — это не только диагностика, но и возможность заботиться о своем организме.

Вторая категория
Установление сопутствующей или вторичной патологии толстого кишечника. Полипы, выявленные при ФЭГДС (эндоскопическое исследование верхних отделов желудочно-кишечного тракта) или ректороманоскопии, требуют дополнительного обследования для проверки наличия разрастаний в других участках толстой кишки. Также показанием служит патология соседних органов (эндометриоз, опухоли органов малого таза и забрюшинного пространства, системные заболевания соединительной ткани) для определения вовлеченности кишечника в патологический процесс.
Третья категория
Колоноскопия показана при наличии следующих симптомов и клинических проявлений:
- Нарушения дефекации — запоры, поносы, нестабильный стул, сопровождающиеся болями в животе и метеоризмом. Это наиболее распространенная причина для проведения исследования. Подобные симптомы могут наблюдаться при синдроме раздраженного кишечника, дисбактериозе или ферментативной недостаточности.
- Выделение крови во время дефекации. Речь идет о постоянном выделении крови, что может быть серьезным симптомом, встречающимся при раке толстой кишки, полипах, неспецифических воспалительных заболеваниях, таких как НЯК и болезнь Крона, а также при геморрое и остром или хроническом анальном трещине.
- Наличие патологических примесей в кале — гной, слизь. Это может указывать на воспалительные процессы в кишечнике или наличие опухолей.
- Анемия, вызванная хронической кровопотерей. Чаще всего причиной такой анемии становятся геморрой, анальная трещина, крупные полипы или рак на различных стадиях.

Четвертая категория
Обследование пациентов из групп риска. В эту группу входят лица с семейным аденоматозом толстой кишки (полипы, способствующие развитию рака), с неспецифическим язвенным колитом и болезнью Крона (для уточнения диагноза, стадии заболевания и оценки эффективности лечения), а также после удаления опухолевых образований или полипов.
Противопоказания
Для минимизации рисков и предотвращения осложнений при колоноскопии установлены следующие противопоказания:
- острый инсульт;
- острый инфаркт миокарда;
- тяжелые формы сердечно-сосудистой или дыхательной недостаточности (декомпенсация ишемической болезни сердца, пороки сердца);
- нарушения сердечного ритма (аритмии, экстрасистолии, блокады — особенно в нестабильном состоянии);
- тяжелые воспалительные заболевания толстого кишечника (обострение неспецифического язвенного колита, болезнь Крона, ишемический колит, дивертикулит);
- аневризма аорты или сердца (риск разрыва);
- абсцессы в брюшной полости;
- острые воспалительные заболевания аноректальной области (обострение геморроя, острая анальная трещина, парапроктит);
- перитонит;
- беременность на втором и третьем триместре (риск выкидыша или преждевременных родов);
- тяжелые коагулопатии и тромбоцитопении.
Большинство этих противопоказаний являются относительными. Решение о возможности проведения колоноскопии принимается индивидуально, с учетом показаний, общего состояния пациента и потенциальных рисков.
Экстренная диагностическая колоноскопия
Экстренная колоноскопия кишечника выполняется в следующих случаях:
- при кишечной непроходимости для определения типа и причин;
- при кровотечениях из толстой кишки — для выявления источника, характера, объема и интенсивности кровотечения;
- при ишемическом колите;
- при наличии инородных предметов в желудочно-кишечном тракте.
Следует отметить, что экстренная диагностика проводится редко, так как для подготовки пациента обычно не хватает времени.
Лечебная колоноскопия
В некоторых случаях благодаря быстрому прогрессу современных научных технологий терапевтическая колоноскопия становится альтернативой хирургическому вмешательству.
С её помощью можно выполнять следующие процедуры: удаление полипов, лечение злокачественных опухолей, паллиативное лечение раковых образований, устранение узлов в петлях толстой кишки, декомпрессию кишечника при непроходимости и извлечение инородных предметов.
Как проводится колоноскопия
Пациенту необходимо заранее подготовиться к исследованию, соблюдая бесшлаковую диету за сутки до процедуры. За 15-16 часов до колоноскопии следует принять назначенное врачом слабительное средство. Вечером рекомендуется провести две очистительные клизмы объемом по 1,5 литра. Утром, в 6 и 7 часов, также выполняются клизмы. После этого устанавливается газоотводная трубка на 10-15 минут, и через 2 часа начинается обследование. Колоноскопия кишечника выполняется без наркоза, поэтому для снижения дискомфорта и болевых ощущений пациентам назначаются седативные и обезболивающие препараты. Процедура занимает около 15-20 минут.
В кабинете вам потребуется снять всю одежду ниже пояса. Эндоскоп вводится через анус с подачей воздуха, что может вызвать легкое вздутие живота. Поскольку кишечник имеет множество изгибов, вам может понадобиться менять положение тела в процессе исследования.
Результаты исследования отображаются на экране с помощью эндоскопа, и вы сможете увидеть, как проходит колоноскопия. При необходимости процедуру можно записать на диск. Если вы обратились к квалифицированным специалистам и строго следовали их рекомендациям, колоноскопия пройдет безболезненно и безопасно.
Вопрос-ответ
В каком случае надо делать колоноскопию?
Незамедлительное обследование нужно провести в случаях: при эрозивных изменениях состояния слизистой толстой кишки и ее воспалении (к примеру, при болезни Крона) в случаях, когда при проведении различных медицинских процедур были выявлены полипы на стенках толстой кишки.
Какие заболевания можно выявить с помощью колоноскопии?
Колоноскопия (ФКС, или фиброколоноскопия) – высокоинформативный и быстрый способ диагностики болезней кишечника. Суть колоноскопии в том, что она позволяет выявить кровотечения, сужение просвета кишки, опухоли, спайки, полипы и свищи, воспаление слизистой, перфорацию кишечника и другие патологии.
Почему гинеколог назначает колоноскопию?
Кольпоскопия позволяет выявить злокачественные, предраковые и доброкачественные патологии шейки матки. При этом, при кольпоскопии гинеколог может дополнительно взять соскоб на цитологический анализ, если во время осмотра возникли подозрения или женщина находится в группе риска по возникновению раковых заболеваний.
Кому стоит сделать колоноскопию?
Людям из группы риска с 40 лет. Сюда попадают те, у кого ранее выявляли полипы толстой кишки, люди с хроническими воспалительными заболеваниями кишечника (болезнь Крона, язвенный колит), люди с ожирением и злоупотреблением алкоголем.
Советы
СОВЕТ №1
Перед проведением колоноскопии обязательно проконсультируйтесь с врачом о всех ваших симптомах и истории болезни. Это поможет врачу лучше понять вашу ситуацию и назначить необходимые исследования.
СОВЕТ №2
Следуйте всем рекомендациям по подготовке к колоноскопии, включая диету и прием слабительных средств. Правильная подготовка обеспечит более точные результаты и комфортное проведение процедуры.
СОВЕТ №3
Не стесняйтесь задавать вопросы своему врачу о процессе колоноскопии, возможных рисках и ожидаемых результатах. Понимание процедуры поможет вам чувствовать себя более уверенно и спокойно.
СОВЕТ №4
После колоноскопии уделите внимание своему самочувствию. Если вы заметили необычные симптомы, такие как сильная боль или кровотечение, немедленно обратитесь к врачу.